|
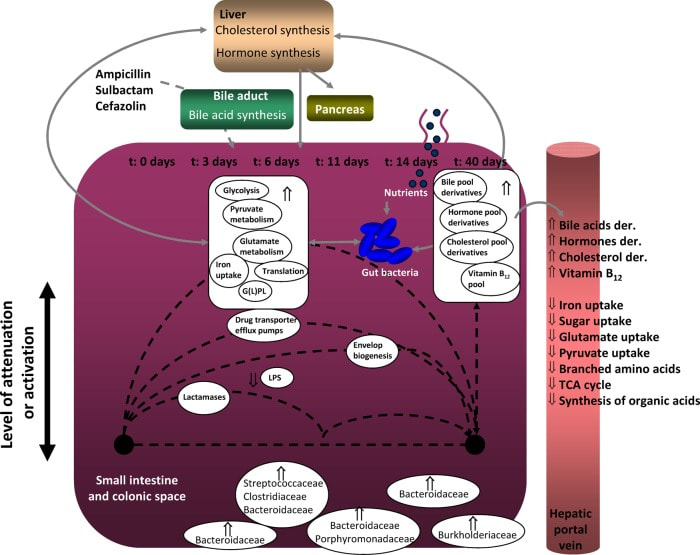
Il arrive que nous devions prendre un antibiotique, et ce même si notre flore intestinale risque d'en subir les conséquences néfastes. En effet les antibiotiques tuent les bactéries pathogènes mais également celles qui sont bénéfiques pour notre santé. Cependant il existe des mesures à prendre pour minimiser les effets délétères comme prendre des probiotiques, éliminer le sucre, boire du bouillon d'os etc. Pour une raison ou autre autre, de nombreuses personnes devront prendre un ou plusieurs antibiotiques au cours de leur vie, sans compter ceux que l'on prend parfois durant notre enfance. Les antibiotiques sont recommandés pour lutter contre les infections bactériennes. Les substances antibactériennes permettent de tuer ou de bloquer la croissance des bactéries responsables des infections, mais de manière collatérale certaines des bactéries bénéfiques résidant dans l'intestin.(1) La flore bactérienne digestive peut ainsi être déséquilibrée pendant la durée du traitement, ce qui peut causer des troubles intestinaux, notamment de la diarrhée. Changements liés à la prise d'antibiotiques La diversité et la quantité du microbiome chute de façon marquée lors de la prise d'un antibiotique. Après un traitement de 14 jours on peut voir une diminution marquée de certaines familles importantes de bactéries comme les Bifidobacterium. Et certaines espèces peuvent être perdues, même 40 jours après la fin d'un antibiotique.(2) Les antibiotiques compromettent le fragile équilibre qui existe entre les bactéries intestinales et peuvent faciliter la recolonisation du tube digestif par des bactéries pathogènes. Certaines de ces bactéries sont susceptibles de favoriser des infections bénignes ou graves, par exemple Clostridium difficile ou Klebsiella Oxytoca.(3) Lorsque le nombre de bactéries bénéfiques diminue, certaines souches de levures peuvent aussi prendre le dessus. Les bactéries bénéfiques ne peuvent plus contrôler leur multiplication. Durant et après un traitement antibiotique, la capacité des bactéries intestinales à produire des protéines peut être réduite ainsi que leur capacité à absorber le fer, digérer certains aliments et produire des molécules essentielles pour l'organisme.(2) Quoi faire pour restaurer la flore intestinale Prendre un supplément de probiotique durant et après la prise d'un antibiotique peut aider à régénérer plus rapidement la flore bénéfique. (4) Il est recommandé de prendre les probiotiques 2 à 3h avant ou après l'antibiotique afin d'éviter qu'un trop grand nombre de bactéries bénéfiques ne soient tuées. Celles qui survivent permettent de contrôler la multiplication des micro-organismes pathogènes. Je recommande souvent à mes patients de continuer la prise de probiotiques au moins 6 semaines suivant l'antibiotique. La qualité du probiotique est importante: le nombre et les familles de bactéries. Les données cumulatives suggèrent que les agents probiotiques les plus utiles pour la prévention de la diarrhée associée aux antibiotiques comprennent la combinaison Lactobacillus acidophilus et Lactobacillus casei, et d'autres espèces mixtes comme Saccharomyces boulardii ou Lactobacillus rhamnosus. En outre, une dose supérieure à 10 milliards d'unités formant des colonies (CFU) par jour serait plus efficace que des doses plus faibles. Saccharomyces Boulardii est une levure bénéfique, pas une bactérie, donc les antibiotiques ne peuvent la tuer. Les aliments riches en probiotiques peuvent également permettre de restaurer plus rapidement le nombre de bonnes bactéries. Ils incluent tous les aliments fermentés comme la choucroute, le kéfir, le kimchi, les cornichons, le kombucha etc. Je conseille souvent de consommer un de ses aliments au choix chaque jour, en ne pas dépassant 1/2 tasse de kombucha et environ 1 à 2 cuillères à table des aliments. Une trop grande quantité peut entraîner des ballonnements. Pour en savoir plus, vous pouvez regarder ma vidéo sur ma chaîne YouTube sur ce sujet. Les prébiotiques ont un potentiel énorme pour modifier le microbiote intestinal. Il s'agit de fibres qui ne sont pas digérées (ou ne le sont que partiellement) dans le tube digestif. En conséquence, ils atteignent le côlon, où ils sont fermentés sélectivement par des bactéries potentiellement bénéfiques. La fermentation peut entraîner plusieurs modifications liées à l'environnement digestif qui est bénéfique pour l'hôte.(5) Les prébiotiques permettent donc la mise en place d'un environnement adéquat dans le côlon pour que les bactéries bénéfiques s'y établisse. Les fruits, les légumes, les céréales et autres plantes comestibles sont des sources de glucides constituant des prébiotiques potentiels. On peut citer notamment les tomates, artichauts, bananes, asperges, baies, ail, oignons, chicorée, légumes verts, légumineuses, ainsi que l'avoine, la graine de lin, l'orge et le blé. Réduire le sucre avant, pendant et après un traitement d'antibiotique Alors que les antibiotiques peuvent entraîner une diminution des bonnes bactéries, celles-ci ne sont plus assez nombreuses pour prévenir la prolifération de micro-organismes nocifs comme les levures. Candida albicans est une levure problématique reconnue pour se reproduire fréquemment suite à un traitement antibiotique. Candida albicans, comme les autres levures, se nourrit de glucides simples (comme le pain et les pâtes) que le corps transforme en sucre. Pour limiter sa croissance, la consommation de sucres raffinées et de glucides simples devrait être évitée tel que les sodas, gâteaux, chocolat, bonbons, tous les produits à base de farine blanche comme le pain blanc, la pizza, les pâtes blanches. Les alternatives santé: il est conseillé de consommer des sources de glucides complexes comme les pâtes de blé entier, le riz brun, le pain de grains entiers, les patates douces, les courges etc Ces types de glucides fourniront moins de sucre à manger aux levures ainsi que plus de fibres, de vitamines et de minéraux. Réparer les parois intestinales avec du bouillon d'os et/ou du collagène Les cellules intestinales qui tapissent le tube digestif se renouvellent habituellement aux 4 à 6 semaines. Elles sont collées les unes aux autres, formant une barrière protectrice contre les pathogènes ou des protéines alimentaires pour les éviter de passer dans le sang. Lors d'un déséquilibre de la flore intestinale, il arrive que les cellules intestinales dépérissent à cause des dommages qu'elles subissent par les pathogènes. Elles n'assurent plus leur rôle protecteur, laissant plus de chance aux micro-organismes et autre de se faufiler. La glutamine est l'un des carburants principaux qui permet aux cellules intestinales de se renouveler.(6) C'est l'acide aminé le plus abondant dans le corps, il exerce de nombreux rôles dans l'organisme dont celui de stimuler la prolifération des cellules immunitaires et intestinales.(7) La poudre de glutamine se vend dans la plupart des magasins de produits naturels. Le collagène est une source de glutamine mais son rôle distinctif est de maintenir les cellules de l'organisme collées les unes aux autres. Cela permet donc d'assurer le rôle protecteur des cellules intestinales dont on parlait plus haut. Comment consommer du collagène: en poudre ou en buvant du bouillon d'os. Pour connaître la recette de ce bouillon ainsi que tous ses bienfaits sur l'organisme vous pouvez lire mon article à ce sujet. Les autres aliments qui stimulent la production de collagène sont notamment les oeufs, les graines de tournesol, les petits fruits, les tomates, les avocats, l'ail et les graines de chia. En conclusion Lorsque l'on pense à prendre un antibiotique, il existe des mesures à prendre avant, pendant et après le traitement pour minimiser leurs effets dommageables sur la flore bénéfique intestinale. La prise de probiotiques pendant et quelques semaines après l'antibiotique , permet de contrôler la croissance de micro-organismes pathogènes qui pourraient s'établir dans l'intestin. On peut obtenir les probiotiques en prenant un supplément et en consommant des aliments qui en contiennent naturellement. Limiter la consommation de sucre en général est une bonne habitude à prendre, surtout lors d'un traitement antibiotique. Finalement, afin de renforcer la barrière intestinale la prise de glutamine et de collagène sous forme de supplément et sous forme alimentaire est conseillé. Références
(1) Martin Blaser « Antibiotic overuse: Stop the killing of beneficial bacteria » Nature 2011;476:393–394. (2) Cremonini F, Di Caro S, Nista EC, Bartolozzi F, Capelli G, Gasbarrini G, Gasbarrini A. Meta-analysis: the effect of probiotic administration on antibiotic-associated diarrhoea. Aliment Pharmacol Ther. 2002 Aug; 16(8):1461-7. (3) A. E. Perez-Cobas, M. J. Gosalbes, A. Friedrichs, H. Knecht, A. Artacho, K. Eismann, W. Otto, D. Rojo, R. Bargiela, M. von Bergen, S. C. Neulinger, C. Daumer, F.-A. Heinsen, A. Latorre, C. Barbas, J. Seifert, V. M. dos Santos, S. J. Ott, M. Ferrer, A. Moya. Gut microbiota disturbance during antibiotic therapy: a multi-omic approach. Gut, 2012 (4) Brown KA et al. Meta-analysis of antibiotics and the risk of community-associated Clostridium difficile infection. Antimicrob Agents Chemother 2013 May; 57:2326 (5) Paulina Markowiak and Katarzyna Śliżewska. Effects of Probiotics, Prebiotics, and Synbiotics on Human Health. Nutrients. 2017 Sep; 9(9): 1021. (6) Min-Hyun Kim and Hyeyoung Kim. The Roles of Glutamine in the Intestine and Its Implication in Intestinal Diseases. Int J Mol Sci. 2017 May; 18(5): 1051. (7) Burke DJ, Alverdy JC, Aoys E, Moss GS. Glutamine-supplemented total parenteral nutrition improves gut immune function. Arch Surg. 1989 Dec;124(12):1396-9.
4 Comments
|
Fanny Vandenhende N.D.Articles concernant la santé générale, principalement la santé digestive. Archives
September 2020
|