|
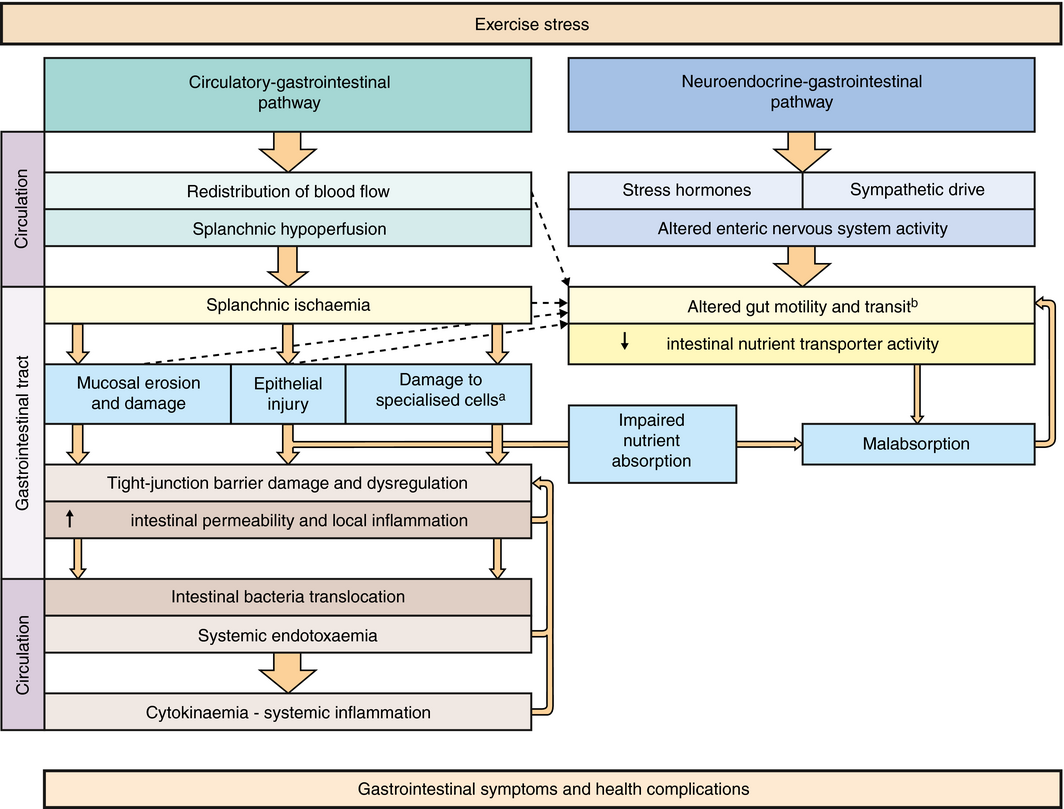
L'exercice physique est bénéfique pour la santé, mais entraîne un stress sur le corps, notamment sur le tractus digestif. En effet, beaucoup de sportifs ont ressenti à un moment ou un autre des symptômes gastro-intestinaux reliés à l'exercice. Selon l'intensité de l'activité physique, les troubles intestinaux peuvent nuire aux performances sportives et à la récupération. Toutes les informations de cet article se basent sur une vaste étude publiée en juin 2017 sur la compréhension et la prévention des troubles gastro-intestinaux reliés à l'activité sportive. Comprendre l'origine de ces troubles permet de mieux les prévenir et réduire leurs manifestations. Causes des symptômes gastro-intestinaux reliés à l'exercice Comme le montre la figure ci-dessous, il existe deux causes principales, de nature physiologique, entraînant des symptômes gastro-intestinaux durant l'exercice. Tout d'abord la réduction du flux sanguin intestinal, redistribué plutôt vers les muscles et la circulation périphérique; puis l'augmentation de l'activation du système sympathique qui réduit les fonctions principales du tractus digestif. La combinaison des deux causes entraîne une cascade d'événements pouvant déclencher des symptômes gastro-intestinaux et/ou des complications de santé aiguë ou chronique. Perméabilité intestinale Quand le sang est dérivé des viscères aux muscles, des dommages aux cellules épithéliales qui tapissent le tractus digestif peuvent se produire et entraîner une augmentation de la perméabilité intestinale. Les jonctions du tissu intestinal qui contrôlent l'entrée de molécules et microbes dans la circulation sanguine peuvent alors s'ouvrir. Motilité gastrique L'exercice est également associé à des changements dans la motilité gastro-intestinale, comme le risque d'un ralentissement de la vidange gastrique (écoulement du contenu de l'estomac) probablement à cause de l'activation du système sympathique. Ceci entraîne des symptômes gastro-intestinaux tels que des ballonnements, éructations et régurgitations signalés par les individus qui participent à un exercice intense, et ceux-ci semblent être exacerbés si des aliments et des liquides sont consommés lors de l'exercice. Malabsorption Il existe également des preuves que l'exercice nuit aux mécanismes de transport d'absorption des nutriments, conduisant à une malabsorption. Les mécanismes sous-jacents restent à élucider, la réduction du flux sanguin des tissus intestinaux et les lésions épithéliales restent les hypothèses les plus probables. L'augmentation de l'arrivée de nutriments dans le côlon due à une malabsorption dans l'intestin grêle peut causer une distension abdominale par la production de gaz à partir de la fermentation bactérienne. Ces symptômes semblent être exacerbés lors d'exercices prolongés et d'activités physique intenses. Implications dans les maladies intestinales chroniques On peut supposer que les symptômes gastro-intestinaux causés par l'exercice peuvent avoir des conséquences néfastes pour la santé chez les patients souffrant de maladies gastro-intestinales chroniques, lorsque celles-ci sont associées à une intégrité et à une fonction gastro-intestinale compromises. Cela s'appliquerait surtout aux patients atteints de maladie inflammatoire intestinale comme la rectocolite ulcéreuse et la maladie de Crohn, ou de troubles gastro intestinaux fonctionnels tels que le syndrome de l'intestin irritable et la dyspepsie fonctionnelle. Les effets néfastes de l'exercice d'activité intense, les lésions répétées de l'épithélium intestinal, la malabsorption, les effets sur la motilité intestinale, les réponses inflammatoires locales et systémiques, la perméabilité épithéliale accrue, représentent les préoccupations principales reliées à la pratique de l'exercice physique et la présence de maladies intestinales chroniques. Cependant, l'activité physique modérée serait reliée à une amélioration et une meilleure gestion de la qualité de vie chez ces populations. Des programmes de course ou de marche de trois semaines pendant 10 à 12 semaines ont été bien tolérés sans modification de l'activité de la maladie. De même, une augmentation de l'activité physique a permis d'améliorer la sévérité des symptômes gastro-intestinaux dans une cohorte de personnes atteints du syndrome de l'intestin irritable, par rapport à un groupe témoin avec ce syndrome n'ayant pas reçu d'intervention. Prévention des symptômes gastro-intestinaux reliés aux activités sportives Il existe plusieurs facteurs de risques associés aux manifestations gastro-intestinales, principalement le type d'exercice et la durée de l'expérience. Par exemple, entre 70% et 90% des athlètes d'ultra-endurance participant à un ultra-marathon ont signalé des symptômes gastro-intestinaux graves pendant la compétition. À l'inverse, seulement 11% et 7% des coureurs d'endurance qui ont terminé respectivement un demi-marathon et un marathon ont signalé avoir eu un symptôme gastro-intestinal. Les températures chaudes, les femmes, les repas pendant l'exercice et les antécédents de symptômes gastro-intestinaux récurrents liés à l'exercice étaient également associés à une plus grande incidence et à une plus grande sévérité des symptômes pendant l'exercice. Il existe plusieurs stratégies étudiées pour prévenir ou de réduire la gravité des perturbations gastro-intestinales associées à l'exercice: L'hydratation Il est prouvé que la déshydratation peut exacerber les troubles gastro-intestinaux associés à l'exercice. La déshydratation avant de débuter l'entraînement peut entraver la vidange gastrique et augmenter la nausée par rapport à un exercice de départ dans un état d'hydratation suffisante. Le maintien de l'hydratation, lors d'ultra-marathon, peut être un facteur important pour réduire la perméabilité intestinale. Une attention particulière doit être accordée pour éviter une surhydratation pendant l'exercice, car elle peut entraîner une hyponatrémie (une diminution de sodium dans le sang) et être liée à des symptômes gastro-intestinaux, en particulier la nausée et la régurgitation. La consommation de glucides durant l'exercice La consommation fréquente et constante de glucides pendant l'exercice est une stratégie pour contrer les perturbations gastro-intestinales causées par l'exercice. La présence de glucides dans le tractus digestif augmente le flux sanguin dans celui-ci et permet de réduire les symptômes. La consommation de 15g de glucides avant l'exercice ainsi que toutes les 20 minutes pendant un exercice à 60% de VO2max maintient l'afflux de sang dans le tube digestif et réduit la perméabilité intestinale. De telles quantités de glucides (45 g/heure) semblent bien tolérées. Cependant, des taux plus élevés (jusqu'à 90 g/heure) d'apport en glucides sont corrélés à davantage de troubles gastro-intestinaux. À l'inverse, 15 g d'hydrolat de protéines de lactosérum administré avant l'exercice et toutes les 20 minutes durant l'exercice ne semblait pas compromettre l'intégrité de la barrière gastro-intestinale, mais les symptômes digestifs étaient beaucoup plus élevés, suggérant des difficultés à tolérer les protéines pendant l'exercice. Recommandations alimentaires avant l'exercice Il y a eu récemment une croissance exponentielle du nombre d'athlètes sans la présence de la maladie coeliaque (allergie au gluten) adhérer à un régime sans gluten. Ce régime pourrait réduire les symptômes gastro-intestinaux et améliorer la performance durant l'effort. Les résultats perçus devraient être appuyés par des études contrôles à double aveugle afin de pouvoir émettre des données probantes. Il est possible que la réduction des aliments riches en FODMAP (une famille de glucides pouvant occasionner des symptômes digestifs) qui accompagne généralement un régime sans gluten soit une stratégie efficace pour gérer les symptômes gastro-intestinaux reliés à l'exercice. Une étude de cas récente a révélé qu'un régime à faible teneur en FODMAP (réduction de la teneur en FODMAP de 81g à 7 g/jour) a supprimé les symptômes gastro-intestinaux pendant les périodes d'exercice et de repos chez un athlète ayant des troubles gastro-intestinaux. Parmi les FODMAP on retrouve le fructose et le lactose, deux sucres que les bactéries intestinales fermentent davantage que d'autres types de glucides. Il est possible de réduire, voir éliminer les produits laitiers qui contiennent du lactose quelques heures avant l'exercice. Les laits végétaux comme le lait de soya, d'amandes, de cajou, de coco etc sont de bonnes alternatives. La diète faible en FODMAP retire une partie importante de fibres que l'on retrouve dans les légumes et les fruits notamment. Ces fibres ne se digèrent pas et nourrissent les bactéries intestinales qui les fermentent. Avant une compétition, il peut être conseillé de consommer des aliments pauvres en fibres 24 à 48h avant, en consommant du riz, viande, poisson, pâtes blanches et pain blanc par exemple. À l'inverse, les aliments riches en fibres comme les légumineuses, la plupart des fruits et légumes et les céréales à grains entiers devraient être évités. Cependant, certains légumes et fruits ne comportent que très peu de fibres, et peuvent donc être consommés avant la compétition. Par exemple la salade, le concombre et le kiwi. Pour un tableau du classement des aliments faibles et riches en FODMAP vous pouvez cliquer ici. La prise d'anti-inflammatoires et le curcuma Les anti-inflammatoires peuvent irriter l'intestin et avoir une incidence sur les sécrétions gastriques de l'estomac, la libération de bicarbonate dans le duodénum et l'érosion de la muqueuse le long du tractus gastro-intestinal. L'utilisation d'anti-inflammatoires a été reliée à des symptômes incluant la nausée, la régurgitation, la dyspepsie, les ulcères gastro-intestinaux, les saignements gastro-intestinaux et la défécation anormale (ex: la diarrhée). Il serait donc judicieux d'éviter ces médicaments avant un entraînement ou une performance sportive. Pour réduire les douleurs de type inflammatoire, la prise d'un supplément de curcuma pourrait être bénéfique et accélérer la récupération musculaire après l'activité sportive. Pour en savoir davantage sur les bienfaits du curcuma et les différentes formes disponibles, cliquez ici. La prise de suppléments pour réduire les symptômes gastro-intesinaux Certains suppléments (anti-oxydants, glutamine, L-arginine et L-citrulline) pourraient prévenir et atténuer les différents symptômes gastro-intestinaux reliés à l'exercice. La période de reperfusion des tissus en oxygène après l'exercice entraîne une arrivée massive de radicaux libres, dont les conséquences pourraient être diminuées par la supplémentation en anti-oxydant. La baisse de la présence de sang aux intestins pourrait être réduite par la L-citrulline et la L-arginine, des acides aminés précurseurs de la production d'oxyde nitrique. L'oxyde nitrique est un vasodilatateur puissant qui permet d'améliorer le flux sanguin intestinal. La glutamine pourrait réduire la perméabilité intestinale, protéger les cellules intestinales et favoriser la réparation des villosités endommagées par l'exercice. Le collagène, la gélatine et le bouillon d'os pourraient réduire l'inflammation intestinale ainsi que la perméabilité intestinale. Conclusion L'activité sportive entraîne de nombreux changements physiologiques au sein du tractus digestif. Ils sont associés à une réduction du flux sanguin, à des lésions du tissu épithélial, un dysfonctionnement de la barrière intestinale, une diminution de l'absorption des nutriments, une motilité gastrique et intestinale altérée et de l'inflammation systémique. Ces changements s'amplifient en fonction de l'intensité et la durée de l'exercice ainsi que des conditions ambiantes chaudes. Les symptômes gastro-intestinaux peuvent être aigus ou chroniques, légers ou sévères, selon chaque sportif. Sur une base individuelle, il existe des stratégies de prévention et de gestion des symptômes. Une hydratation adéquate avant et pendant l'exercice, la consommation régulière de glucides tout au long de l'effort, l'adoption d'un régime faible en FODMAP et l'éviction d'anti-inflammatoires peuvent être des outils efficaces pour atténuer diverses composantes des symptômes gastro-intestinaux reliés à l'exercice. La prise de suppléments comme le curcuma, la glutamine, la L-arginine, la L-citrulline et certains anti-oxydants peuvent également réduire les symptômes gastro-intestinaux reliés à l'exercice et les dommages physiologiques causés à l'intestin. Référence
R.J.S. Costa, R.M.J. Snipe, C.M. Kitic, P.R. Gibson. Systematic review: exercise-induced gastrointestinal syndrome—implications for health and intestinal disease. Alimentary Pharmacology and Therapeutics. June 2017.
0 Comments
Le syndrome du côlon irritable (SCI) est un trouble gastro-intestinal fréquent dans la population nord-américaine, où 10% de celle-ci serait touchée. Le SCI se caractérise notamment par des changements dans la fréquence et la consistance des selles, des douleurs abdominales et des ballonnements. Il n'existe pas de dommages structurels présents dans l'intestin. Le diagnostic du SCI repose sur les critères de Rome II qui établit la présence de symptômes intestinaux (douleur ou inconfort abdominal) perdurant au moins 12 semaines sur les 12 derniers mois écoulés. Les recommandations médicales du SCI préconisent l'ajout de fibres insolubles dans l'alimentation, comme le son, pour contrôler les symptômes. Près de la moitié des patients reçoivent également un traitement médicamenteux qui inclut souvent du psyllium (fibre soluble) sous forme de suppléments.(1) Les études au sujet de l'efficacité des fibres solubles et insolubles sur les symptômes du SCI sont peu nombreuses, et certaines révèlent même que les fibres insolubles pourraient aggraver les symptômes. Une étude contrôle randomisée publiée dans le British Medical Journal, a voulu démontrer la possible efficacité des fibres solubles (psyllium) et insolubles (son) chez les patients avec le SCI. (2) Elle a recruté 275 patients, âgés entre 18 et 65 ans, diagnostiqués avec le SCI depuis au moins les deux dernières années. Les patients ayant reçu un traitement de fibres durant les quatre dernières semaines étaient exclus. La cohorte fut randomisée en trois groupes, l'un recevant 10g de psyllium, 10g de son ou le placebo (farine de riz), deux fois par jour durant douze semaines, pris au repas et mélangés avec de la nourriture, préférablement du yogurt. Les participants étaient informés de ne pas modifier leurs habitudes alimentaires et de boire suffisamment d'eau chaque jour. L'efficacité des fibres sur le SCI étaient évaluées une fois par mois. Les patients devaient répondre à la question suivante: "Avez-vous obtenu un soulagement notable du syndrome du côlon irritable par rapport aux douleurs abdominales et à la qualité de vie?". La sévérité des symptômes, la sévérité des douleurs abdominales et la qualité de vie étaient inclues. Différentes échelles de score étaient utilisées pour analyser l'évolution des symptômes. Parmi les 275 participants, 85 recevaient du psyllium, 97 du son et 93 le placebo. Plus de la moitié des sujets avaient le côlon irritable à prédominance de constipation. Le taux de réponse positive, c'est-à-dire plus de deux semaines de soulagement au cours du mois, était significativement plus élevée dans le groupe psyllium qu'avec le placebo durant le premier mois de traitement (57% vs 35%). On observa les mêmes résultats durant le deuxième mois (59% vs 41%). Au cours du troisième mois de traitement, le son était plus efficace que le placebo (57% vs 32%). L'analyse a démontré un taux d'efficacité plus grand sur la sévérité des symptômes du SCI dans le groupe psyllium que le placebo, davantage encore chez les personnes ayant le côlon irritable à prédominance constipation. Cependant il n'y a pas eu de différences significatives entre les trois groupes concernant la sévérité des douleurs abdominales et la qualité de vie. Aucun effets secondaires sérieux ne furent reportés. Cependant, différents effets secondaires mineurs comme l'aggravation de la constipation ou de la diarrhée furent notée, notamment dans le groupe recevant le son. 40% des participants ont arrêté l'étude en cours de route, principalement à cause de l'aggravation des symptômes reliée à la prise de suppléments de fibres. Le psyllium semblerait donc fournir un soulagement notable des symptômes du SCI. Je préconise d'augmenter graduellement la quantité de fibres solubles et insolubles dans l'alimentation de même qu'en supplément, afin d'éviter les symptômes qui y sont reliés (ballonnements, flatulences, diarrhée etc). L'ajout de 5g de psyllium par jour durant les trois-quatre premiers jours est conseillé. Vous pouvez ensuite augmenter de 5g supplémentaire par période de trois-quatre jours, jusqu'à l'obtention des résultats souhaités. Selon les recherches, une dose journalière allant jusqu'à 30g de psyllium a été relevée, sans effets secondaires. L'hydratation est essentielle, au risque de créer un bouchon intestinal et d'aggraver les symptômes. Je suggère deux litres d'eau ou de tisane par jour. Le psyllium et les autres fibres, devraient être prises au moins 2h avant ou après les médicaments ou suppléments pour ne pas réduire leurs effets. Il est conseillé de parler à votre médecin avant la prise de psyllium. (1) Miller V1, Lea R, Agrawal A, Whorwell PJ. Bran and irritable bowel syndrome: the primary-care perspective. Dig Liver Dis. 2006 Oct;38(10):737-40. Epub 2006 Aug 1.
(2) C J Bijkerk, N J de Wit, J W M Muris, P J Whorwell, J A Knottnerus and A W Hoes. Soluble or insoluble fibre in irritable bowel syndrome in primary care? Randomised placebo controlled trial. BMJ: British Medical Journal. 2009. Un syndrome commun mais pas bénin Il existe de nombreuses pathologies intestinales, mais s’il en est bien une dont le nom risque de vous être familier c’est probablement le syndrome du côlon irritable (SCI). En effet ce trouble digestif est en pleine progression et touche de 10 à 15% de la population canadienne (principalement les femmes). De plus, il représente le premier motif de consultation chez les gastro-entérologues au Canada[i]. Contrairement à certains troubles digestifs qui entraînent des lésions de la muqueuse intestinale repérables à l’examen médical, le SCI ne crée pas de dommages visibles, ce qui rend le diagnostic plus difficile à poser. Celui-ci repose essentiellement sur les symptômes décrits par le patient. Les principales manifestations du SCI ont été classées et standardisées selon les critères de Rome III qui sert actuellement de référence pour le diagnostic[ii]. Une irritabilité de l’intestin se traduit souvent par des douleurs abdominales, des ballonnements, des gazs, de la constipation et de la diarrhée. Il peut y avoir la présence d’un ou de plusieurs symptômes à la fois. Des effets profonds sur la personne Au delà des symptômes physiques, il existe une réelle détresse mentale chez beaucoup de personnes qui en souffrent. Les problèmes intestinaux sont encore considérés comme un sujet tabou dans notre société, les personnes se sentant souvent gênées d’en parler ou incomprises par leur entourage ou leur médecin. On retrouve souvent des états anxieux ou dépressifs. et même un isolement social. Les symptômes ressentis, comme l’urgence d’aller à la selle ou les douleurs abdominales, compliquent leur quotidien et peuvent inciter ces personnes à éviter les espaces publics. Tout n’est pas dans la tête Étant donné qu’il n’existe pas de causes organiques, certains médecins pensent encore que la personne exagère, simule ses plaintes ou que le “stress” est le seul coupable. Effectivement le stress peut exacerber les symptômes mais en aucun cas en être à l’origine. La recherche a plutôt mis en lumière des dysfonctionnements souvent présents dans ce syndrome, notamment un trouble de la motricité intestinale qui entraîne des contractions intestinales soit rapprochées soit ralenties, provoquant de la diarrhée et/ou de la constipation. De plus, la sensibilité des nerfs innervant l’intestin peut être exacerbée, créant chez les individus avec le SCI une sensation de douleur plus prononcée que chez d’autres individus. Ses effets ont pu être démontrés visuellement sur le scanner cérébral de personnes souffrant du SCI. Une équipe de recherche a gonflé un petit ballon dans leur intestin et a surveillé ensuite leur activité cérébrale. Chez les patients atteints du SCI, la zone émotionnelle normalement chargée de traiter les émotions désagréables était active contrairement aux personnes tests en santé. Cela veut dire que les gens atteints du côlon irritable percevaient des sensations douloureuses alors que rien ne le justifiait[iii]. D’autres facteurs associés comme les intolérances alimentaires, une alimentation déséquilibrée, la prise d’antibiotiques répétée ou les infections chroniques du tube digestif comme la diarrhée du voyageur pourraient influencer les symptômes. Dans tous les cas de figure, il n’existe pas actuellement de traitement médical efficace pour traiter les symptômes du SCI, menant de plus en plus d’individus à se tourner vers les médecines naturelles. Le SIBO : une des causes principales du SCI Le lien entre le syndrome du côlon irritable et le SIBO (surcroissance bactérienne de l’intestin grêle) est désormais de plus en plus reconnu [i]. L’intestin grêle et le côlon qui forment les intestins ne contiennent pas la même quantité de bactéries. Moins de 20% des bactéries intestinales résident dans l’intestin grêle tandis le côlon en abrite plus de 80%. On parle de SIBO lorsque les bactéries du côlon migrent vers l’intestin grêle et y prolifèrent, celui-ci contenant alors une quantité trop importante de bactéries. Cette surcroissance entraîne une modification de notre processus digestif. Selon le Dr. Pimentel, pionnier dans les recherches sur le SIBO et auteur du livre A New IBS Solution, les symptômes du SIBO sont très semblables à ceux du côlon irritable. Il est possible de diagnostiquer le SIBO grâce à un test de souffle de méthane et d’hydrogène, disponible chez certains naturopathes et chez les gasto-entérologues. La cause principale du SIBO serait dûe à un trouble de la motricité intestinale qui entrave le parcours du bol alimentaire et des bactéries le long du tractus intestinal. Une récente étude menée par le Dr. Pimentel et son équipe a démontré que 78% des 202 patients testés avec le SCI étaient en réalité atteints du SIBO[ii]. Les chercheurs ont ensuite administré un traitement antibiotique pour éradiquer la surcroissance bactérienne, et, à l’issu de la prise du médicament, 48% des patients ne souffraient plus de SCI. En naturopathie il existe de nombreuses options de traitement du SIBO. Les antimicrobiens naturels représentent une alternative viable, et seraient équivalents aux antibiotiques selon une étude parue l’année dernière[iii]. Une prise en charge individualisée et efficace La démarche naturopathique vise à déterminer la ou les cause(s) du SCI grâce à un ensemble de signes et symptômes ainsi qu’à des tests fonctionnels associés comme le test d’intolérances alimentaires. Les intolérances alimentaires sont souvent impliquées dans le SCI et peuvent en exacerber les symptômes. L’éviction temporaire de ces aliments permet notamment de réduire les symptômes et de calmer l’inflammation présente dans le système digestif. L’alimentation représente la première intervention en naturopathie. Le thérapeute pourra ensuite avoir recours aux plantes, à l’hydrothérapie et à certains suppléments comme les probiotiques ou les enzymes digestives. L’efficacité du régime FODMAP Il existe plusieurs approches alimentaires pour soulager les symptômes digestifs, comme les régimes sans gluten et sans produits laitiers. Par contre, l’approche qui obtient les meilleurs résultats cliniques actuellement, est celle de la diète pauvre en FODMAP. L’acronyme anglais fodmap signifie fermentable – oligosaccharides – disaccharides - monosaccharides and polyols. Les fodmap font partie d’une famille de glucides difficilement digérés par l’intestin grêle, mais dont raffole le gros intestin. Ils sont facilement fermentés par celui-ci et contribueraient ainsi aux symptômes digestifs du SCI. La diète vise à bannir les aliments riches en fodmap pour ensuite les réintroduire graduellement. Parmi ceux qui sont riches en fodmap on retrouve les pommes, le lait, le blé, l’oignon et les légumineuses, ceux qui en contiennent peu se retrouvent dans les tomates, les agrumes, le quinoa etc. De nombreuses études scientifiques ont montré les effets positifs de cette diète sur les patients qui souffrent du côlon irritable. Ces études rapportent une diminution marquée des symptômes principaux du SCI.[i] [ii] [iii] Cultiver l’espoir Ayant moi-même été diagnostiquée avec le SCI il y a quelques années, je sais à quel point il peut être frustrant de ne pas en comprendre les causes et décourageant d’entrevoir l’avenir avec ces symptômes. Cependant la bonne nouvelle est qu’il est possible d’en guérir. L’identification et l’élimination des causes sous-jacentes du SCI par un thérapeute en santé qui connaît bien ce trouble vous permettra de retrouver une digestion saine et un état de santé optimal. Références
[i] Caroline Canavan, Joe West, and Timothy Card. The epidemiology of irritable bowel syndrome. Clin Epidemiol. 2014; 6: 71–80. [ii] www.romecriteria.org [iii] Naliboff BD, Munakata J, Fullerton S, Gracely RH, Kodner A, Harraf F, Mayer EA. Evidence for two distinct perceptual alterations in irritable bowel syndrome. Gut. 1997 Oct;41(4):505-12. [i] Uday C Ghoshal and Deepakshi Srivastava. Irritable bowel syndrome and small intestinal bacterial overgrowth: Meaningful association or unnecessary hype. World J Gastroenterol. 2014 Mar 14; 20(10): 2482–2491. [ii] Pimentel M1, Chow EJ, Lin HC. Eradication of small intestinal bacterial overgrowth reduces symptoms of irritable bowel syndrome. Am J Gastroenterol. 2000 Dec;95(12):3503-6. [iii] Victor Chedid, MD, Sameer Dhalla, MD, John O. Clarke, MD, Bani Chander Roland, MD, Kerry B. Dunbar, MD, Joyce Koh, MD, Edmundo Justino, MD, Eric Tomakin, RN, and Gerard E. Mullin, MD. Herbal Therapy Is Equivalent to Rifaximin for the Treatment of Small Intestinal Bacterial Overgrowth. Glob Adv Health Med. 2014 May; 3(3): 16–24. [i] Molina-Infante J, Serra J, Fernandez-Bañares F, Mearin F. The low-FODMAP diet for irritable bowel syndrome: Lights and shadows. Gastroenterol Hepatol. 2015 Nov 5. pii: S0210-5705(15)00221-6 [ii] Mansueto P, Seidita A, D'Alcamo A, Carroccio A. Role of FODMAPs in Patients With Irritable Bowel Syndrome. Nutr Clin Pract. 2015 Oct;30(5):665-82 [iii] Halmos EP, Power VA, Shepherd SJ, Gibson PR, Muir JG. A diet low in FODMAPs reduces symptoms of irritable bowel syndrome. Gastroenterology. 2014 Jan;146(1):67-75.e5. |
Fanny Vandenhende N.D.Articles concernant la santé générale, principalement la santé digestive. Archives
September 2020
|